Burkhard Beyer
Die Weiterentwicklung minimal-invasiver Operationsverfahren in der Uro-Onkologie beeinflusst postoperative Verläufe und Krankenhausliegezeiten. Dieser Beitrag beleuchtet die notwendige Anpassung der Anschlussheilbehandlung, um funktionelle und psychische Rehabilitationsziele effektiv zu erreichen und das Komplikationsmanagement im Kontext kürzerer Akutaufenthalte sicherzustellen.
Die uro-onkologische Rehabilitation, insbesondere in Form der Anschlussheilbehandlung (AHB), stellt einen integralen und unverzichtbaren Bestandteil der modernen onkologischen Versorgung dar. Ihr übergeordnetes Ziel ist die umfassende Wiederherstellung der körperlichen und psychischen Leistungsfähigkeit von Patienten nach akuter Krebstherapie, primär nach operativen Eingriffen, aber auch nach Strahlen- oder Systemtherapie. Dabei stehen die Verbesserung organspezifischer Funktionen, die Steigerung der Lebensqualität sowie die soziale und berufliche Reintegration im Vordergrund.
Die operative Uro-Onkologie hat durch die rasche Entwicklung und Etablierung minimal-invasiver Methoden wie der Laparoskopie und insbesondere der roboter-assistierten Operationsverfahren einen tiefgreifenden Wandel erfahren [1,2]. Dieser Paradigmenwechsel beeinflusst maßgeblich das postoperative Patientenprofil und erfordert eine kontinuierliche Anpassung der AHB-Konzepte an die veränderten Gegebenheiten.
Angesichts der Tendenz zu immer kürzeren Verweildauern in den Akutkliniken gewinnt die fachspezifische AHB eine noch zentralere Bedeutung für eine erfolgreiche Genesung und das frühzeitige Management potenzieller Komplikationen.
Der Wandel und seine Konsequenzen für die Rehabilitation
Die Etablierung minimal-invasiver Verfahren bei urologischen Karzinomen, wie der roboter-assistierten radikalen Prostatektomie, laparoskopischen Nephrektomien oder minimal-invasiven Zystektomien, ist mit signifikanten Vorteilen für den Patienten verbunden: Kleinere Inzisionen, geringerer Blutverlust, reduzierte postoperative Schmerzen und eine schnellere initiale Mobilisation [1, 3].
Diese Vorteile führen in der Regel zu einer kürzeren Verweildauer im Akutkrankenhaus. Während Patienten nach offenen, ausgedehnten Eingriffen die AHB oft in einer Phase ausgeprägterer körperlicher Rekonvaleszenz erreichten, sind Patienten nach minimal-invasiven Verfahren bei Aufnahme in die Rehabilitation häufig in einem besseren Allgemeinzustand und weniger durch das unmittelbare operative Trauma belastet. Dies verschiebt den Fokus der Rehabilitation und ermöglicht eine frühere Konzentration auf spezifische funktionelle und psychosoziale Aspekte.
Die unverzichtbare Rolle der spezialisierten AHB
Trotz der beschleunigten initialen körperlichen Erholung nach minimal-invasiven Eingriffen ist die Notwendigkeit einer qualifizierten Anschlussheilbehandlung (AHB) unverändert hoch, ja in ihrer Bedeutung für den Langzeiterfolg sogar gestiegen.
Die frühere Entlassung aus der Akutklinik bedeutet, dass die Patienten mitunter noch in einer vulnerablen Phase sind und potenzielle postoperative Herausforderungen in der AHB aufgefangen und gemanagt werden müssen. Hier liegen die besonderen Stärken der fachspezifischen uro-onkologischen AHB:
Frühzeitiges Komplikationsmanagement
Eine spezialisierte AHB-Einrichtung verfügt über die notwendige Expertise zur frühzeitigen Erkennung und gezielten Behandlung potenzieller Komplikationen, die auch nach minimal-invasiven Eingriffen auftreten können.
Hierzu zählen beispielsweise Lymphozelen, Darmpassagestörungen, Wundheilungsstörungen, persistierende Schmerzsyndrome oder auch frühe funktionelle Probleme wie Harninkontinenz [4]. Ein proaktives Komplikationsmanagement in der Rehabilitation kann belastende Rehospitalisierungen vermeiden und den Genesungsprozess stabilisieren.
Intensivierte und spezialisierte funktionelle Rehabilitation
Die geringere Beeinträchtigung durch das operative Trauma ermöglicht einen früheren und intensiveren Beginn der für die uro-onkologischen Patienten so wichtigen spezialisierten funktionellen Therapien.
Dies betrifft insbesondere das Sphinktertraining zur Wiedererlangung der Harnkontinenz und die Rehabilitation der Sexualfunktion nach Eingriffen im kleinen Becken [5, 6]. Ebenso entscheidend ist das Training im sicheren Umgang mit einer neu angelegten Harnableitung nach Zystektomie [7].
Diese Therapien erfordern spezifisches urologisches, pflegerisches und physiotherapeutisches Fachwissen sowie den Einsatz spezialisierter Techniken wie Biofeedbacktraining, die in einer qualifizierten AHB gebündelt verfügbar sind [8] (▶ Abb. 1).
Umfassende psychoonkologische Betreuung
Die Diagnose und Behandlung einer Krebserkrankung stellt unabhängig vom Ausmaß des operativen Eingriffs eine erhebliche psychische Belastung dar. Ängste vor einem Rezidiv, die Verarbeitung der Krankheitserfahrung, die Auseinandersetzung mit Veränderungen des Körperbildes und funktionellen Einschränkungen (wie Inkontinenz oder sexuelle Dysfunktion) können tiefgreifende Auswirkungen auf die psychische Gesundheit und die Lebensqualität haben.
Die schnellere körperliche Erholung nach minimal-invasiven Eingriffen kann hier paradoxerweise zusätzlichen Druck erzeugen, schnell wieder „funktionieren“ zu müssen, sei es privat, im Beruf oder im sozialen Umfeld.
Eine spezialisierte AHB bietet den notwendigen Raum und die Expertise durch Psychoonkologen, um diese emotionalen Belastungen zu adressieren, Bewältigungsstrategien zu entwickeln und die psychische Widerstandsfähigkeit zu stärken.
Die Integration psychoonkologischer Angebote ist entscheidend für die ganzheitliche Genesung und die nachhaltige Reintegration der Patienten [9].
Ganzheitlicher und individueller Ansatz
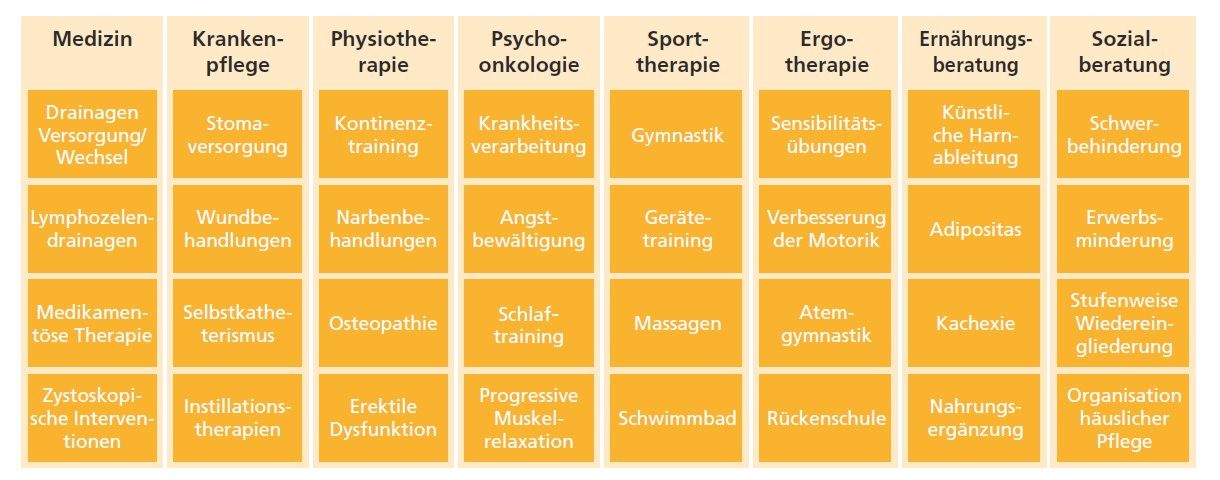
Die AHB verfolgt einen umfassenden Ansatz, der über die organspezifische Rehabilitation hinausgeht. Elemente wie gezielte Sport- und Bewegungstherapie zur Verbesserung der allgemeinen Fitness und zur Reduktion von Fatigue [10], Ernährungsberatung, Sozialberatung zur Klärung beruflicher und sozialer Fragen sowie Patientenschulungen zum Selbstmanagement sind essenziell.
Dieser ganzheitliche Blick ermöglicht eine individuelle Therapieplanung, die den spezifischen Operationstyp, den postoperativen Verlauf und die persönlichen Ziele jedes einzelnen Patienten berücksichtigt (▶ Abb. 2).
Anpassungsstrategien und Herausforderungen in der Praxis
Die Anpassung der uro-onkologischen AHB an die minimal-invasive Chirurgie erfordert eine kontinuierliche Weiterentwicklung der therapeutischen Programme und eine hohe Spezialisierung der Rehabilitationseinrichtungen. Eine enge interdisziplinäre Zusammenarbeit zwischen Medizinern, Physiotherapeuten, Psychologen, Pflegekräften und Sozialarbeitern ist das Fundament einer erfolgreichen Rehabilitation.
Eine wesentliche Herausforderung liegt in der Sicherstellung einer zeitnahen und reibungslosen Überleitung der Patienten von der Akutklinik in die Rehabilitation, insbesondere angesichts der kürzeren stationären Verweildauern. Eine optimierte Kommunikation zwischen den Einrichtungen ist unerlässlich, um eine lückenlose Fortsetzung der Behandlung und des Komplikationsmanagements zu gewährleisten.
Darüber hinaus bedarf es weiterer Studien zur Evaluation der Langzeitergebnisse der AHB nach minimal-invasiven Verfahren und zur Identifizierung von Prädiktoren für den Erfolg einer Rehabilitation.
Fazit
Die minimal-invasive Chirurgie hat die operative Uro-Onkologie revolutioniert und die postoperativen Verläufe verändert. Die Anschlussheilbehandlung hat diese Veränderungen erfolgreich aufgenommen und ihre Konzepte angepasst. Die schnellere körperliche Erholung nach minimal-invasiven Eingriffen ermöglicht einen früheren und intensiveren Fokus auf die individualisierte, spezifische funktionelle Rehabilitation und die essenzielle psychoonkologische Betreuung.
Gerade in Zeiten kürzerer Akutaufenthalte ist die fachspezifische Expertise der uro-onkologischen AHB für das frühzeitige Erkennen und Management von Komplikationen sowie für die Optimierung der funktionellen und Verbesserung psychischer Ergebnisse von entscheidender Bedeutung. Die AHB bleibt somit ein unverzichtbarer Pfeiler in der umfassenden Versorgung uro-onkologischer Patienten und spielt eine entscheidende Rolle bei der Wiederherstellung der Lebensqualität und der nachhaltigen Reintegration.
Die kontinuierliche Weiterentwicklung individuell abgestimmter und spezialisierter Rehabilitationsprogramme ist essenziell, um den Patienten nach modernen Operationsverfahren die bestmögliche Unterstützung auf ihrem Weg zurück in ein erfülltes Leben zu bieten. ◼
Aus UroForum Heft 05/2025
Literatur unter www.uroforum.de
Bildquelle:© Beyer/UroForum

Korrespondenzadresse:
PD Dr. med. Burkhard Beyer
UKR der Kliniken Hartenstein
Bad Wildungen
b.beyer@kliniken-hartenstein.de