Studien der vergangenen Jahre haben gezeigt, dass Erkrankungen durch das RS-Virus (RSV) eine relevante Krankheitslast in Deutschland mit vergleichsweise hohem Morbiditäts- und Mortalitätsrisiko darstellen. Inzwischen haben diverse Awareness-Kampagnen zu einer deutlich besseren Wahrnehmung in der Ärzteschaft geführt. Diese legen den Fokus vor allem auf den Bereich Prävention, da inzwischen Impfstoffe, aber keine therapeutischen Optionen zur Verfügung stehen.
Studien der vergangenen Jahre haben gezeigt, dass Erkrankungen durch das RS-Virus (RSV) eine relevante Krankheitslast in Deutschland mit vergleichsweise hohem Morbiditäts- und Mortalitätsrisiko darstellen. Inzwischen haben diverse Awareness-Kampagnen zu einer deutlich besseren Wahrnehmung in der Ärzteschaft geführt. Diese legen den Fokus vor allem auf den Bereich Prävention, da inzwischen Impfstoffe, aber keine therapeutischen Optionen zur Verfügung stehen.
Die in letzter Zeit gegen die RSV-Erkrankung zugelassenen Vakzine haben zwei Zielgruppen im Fokus. Zum einen die aktive Impfung von Risikogruppen im Erwachsenenalter, insbesondere der Älteren, sowie der Schutz von Säuglingen durch aktive oder passive Immunisierung. Die Gabe spezifischer Antikörper hat es als erste Standardempfehlung einer passiven Impfung in die STIKO-Impfempfehlungen für Neugeborene geschafft. Seit Anfang August empfiehlt die STIKO die Immunisierung auch für alle ab einem Alter von 75 Jahren sowie für alle 60- bis 74-Jährigen mit erhöhtem Risiko für einen schweren Verlauf (zum Beispiel chronische Erkrankungen, Immunsuppression) als einmalige Imfpung. Deutlich wird hier, was auch zu erwarten war, dass vor allem die üblichen Risikogruppen für schwere Verläufe bei Atemwegsinfektionen wie bei Influenza, Pneumokokken oder COVID-19 auch bei RSV im Vordergrund stehen.
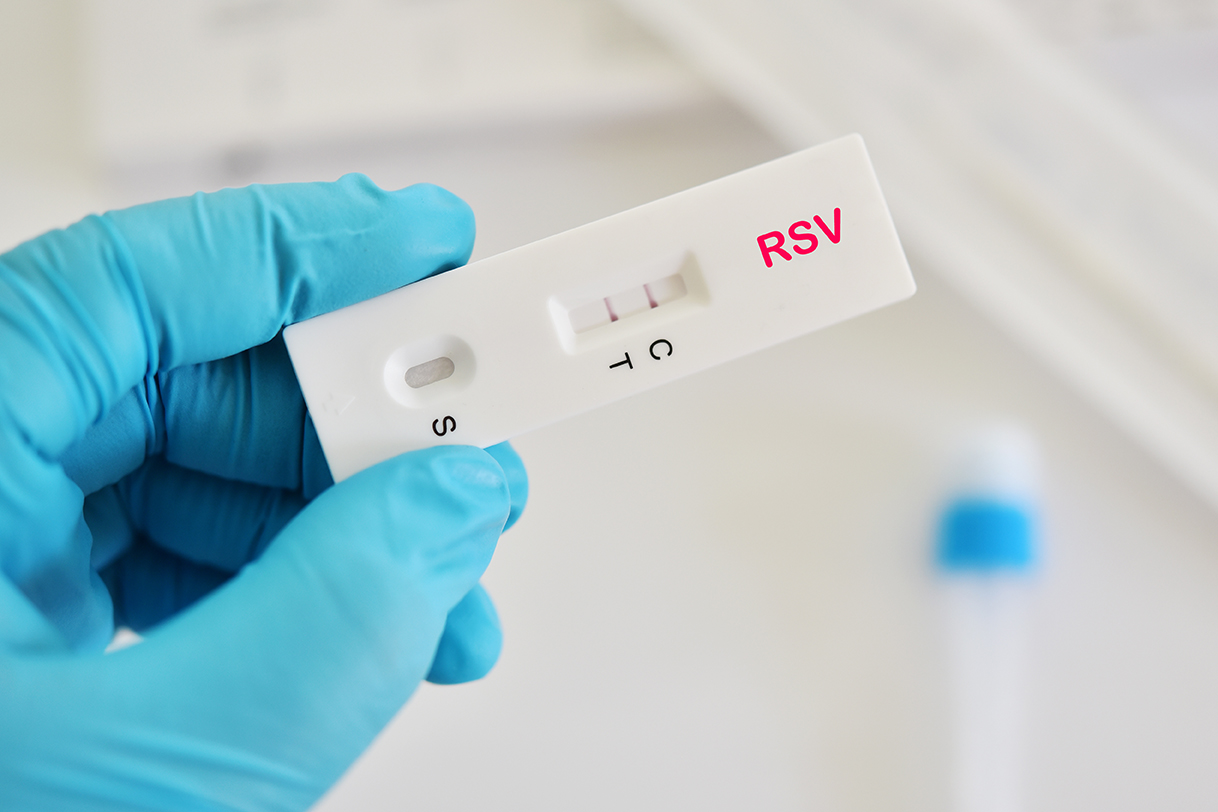
Falsche Sicherheit durch fehlende Testung
Die Erkrankung ist, sicher auch aufgrund fehlender Testungen in den Praxen, in Hinblick auf die Meldedaten deutlich unterschätzt. Obwohl inzwischen unkomplizierte Antigen-Schnelltests, auch in Kombination mit Influenza und COVID-19, verfügbar sind, stellt sich vor allem in der hausärztlichen Praxis natürlich außerhalb des epidemiologischen Informationsgewinns mangels Therapieoption die Frage nach der Sinnhaftigkeit einer Testung. Auf der anderen Seite kann eine klare Diagnosestellung helfen, bei fieberhaften Atemwegserkrankungen Antibiotika einzusparen und den Patienten gezielter zu führen. Wer testet, muss sich allerdings der seit Juli 2023 geltenden RSV-Meldepflicht auch bei Testungen in der Hausarzt- oder Kinderarztpraxis bewusst sein. Denn ein positives Schnelltestergebnis beim niedergelassenen Arzt nach IfSG §7 ist generell meldepflichtig.
Alle Impfstoffe teilen sich gleiches Zielantigen
Das Fusionsprotein F ist in Hinblick auf genetische Veränderung äußerst stabil und wird, ähnlich wie bei COVID-19, in der Präfusionsphase appliziert. Insgesamt befanden sich fünf Impfstoffe in der Entwicklung, wobei die Unternehmen Astra Zeneca und Bavarian Nordic ihre Entwicklungsprogramme eingestellt haben. Neben dem monoklonalen Antikörper Nirsevimab (Sanofi/AstraZeneca) wurden damit in Europa bisher zwei Impfstoffe (Arexvy/GSK, Abrysvo/Pfizer) (Wort fehlt) zugelassen?/entwickelt?. Der mRNA-Impfstoff von Moderna hat inzwischen die Zulassungsempfehlung der Europäischen Arzneimittelagentur.
Der rekombinante und adjuvantierte Proteinimpfstoff Arexvy (GSK) wurde in der randomisierten, placebokontrollierten Studie an fast 25.000 Probanden über 60 Jahre untersucht. Dabei ließen sich RSV-bedingte untere Atemwegsinfekte (RSV-LRTD) in der Saison nach Impfung zu 82,6 %, mit ähnlicher Wirksamkeit gegen die Subtypen A und B, und schwere RSV-LRTDs zu 94,1 % verhindern. Auch bei vorbestehender Grunderkrankung zeigte sich eine Wirksamkeit von deutlich über 90 % gegen RSV-LRTD. Als Adjuvanz wird AS01 verwendet, das aus dem Impfstoff gegen Herpes zoster bekannt ist, aber nur in halber Dosierung (AS01E) verwendet wird. Das führt zu einer deutlich besseren lokalen und systemischen Verträglichkeit. Das Nebenwirkungsprofil umfasst vorwiegend lokal Schmerzen (61 %) und systemisch bei je etwa 30 % der Patienten Müdigkeit, Kopfschmerzen oder Muskelschmerzen mit einer kurzen Dauer von ein bis zwei Tagen.
Abrysvo (Pfizer) wurde bei fast 40.000 Erwachsenen über 60 in der ebenfalls randomisierten, Placebo-kontrollierten Studie RENOIR untersucht. Im bivalenten, nicht-adjuvantierten Proteinimpfstoff findet sich das Präfusions-F-Protein der Subtypen RSV-A und RSV-B als wirksames Antigen, weshalb in der Studie gezielt auch die Wirksamkeit in Hinblick auf die beiden Subtypen untersucht wurde. Die Gesamtwirksamkeit lag dabei für bestätigte RSV-LRTD mit mindestens zwei Symptomen einer Infektion der unteren Atemwege bei 66,7 %, wobei die Wirksamkeit gegen den Subtyp RSV-A (88,9 %), deutlich besser war als gegen den Subtyp RSV-B (56,6 %). Für die schwerere RSV-LRTD mit mindestens drei Symptomen war die Wirksamkeit mit 85,7 % beziehungsweise 66,7 % für RSV-A und 90 % gegen RSV-B höher. Das Nebenwirkungsprofil stellte sich mit nur rund 12 % lokalen Nebenwirkungen, vorwiegend Schmerzen an der Einstichstelle, und weniger als 30 % systemischen Nebenwirkungen insgesamt, vorwiegend Abgeschlagenheit, Kopfschmerzen und Muskelschmerzen, als gut verträglich dar. Der Impfstoff basiert auf Daten der Matisse-Studie und der Hersteller arbeitet außerdem an einer Zulassung für eine Impfung in der Schwangerschaft zum Schutz vor einer RSV-Infektion bei Neugeborenen.
Der von Moderna in Entwicklung befindliche Impfstoffkandidat mRNA-1345, der unter dem Handelsnamen mResvia verfügbar sein soll, enthält Präfusions-F-Glykoprotein-kodierte mRNA, die in einem Lipid-Nanopartikel verpackt ist. Das wäre der zweite in Deutschland verfügbare mRNA-Impfstoff seit der Einführung der COVID-19-Impfstoffe. Die randomisierte, verblindete, Placebo-kontrollierte Zulassungsstudie ConquerRSV zielt auf ältere Erwachsene ab 60 Jahre und hat rund 37.000 Teilnehmer in 22 Ländern. Die Wirksamkeit gegen RSV-LRTD wird mit mindestens zwei (beziehungsweise drei Symptomen) mit 83,7 % (beziehungsweise 82,4 %) angegeben, bei Geimpften mit mindestens einer Komorbidität mit 88,4 % noch etwas höher. Die Europäische Arzneimittelagentur (EMA) hat den mRNA-Impfstoff schon für über 60-Jährige zur Zulassung empfohlen.
Die Konfidenzintervalle waren bei allen Impfstoffen aufgrund niedriger Fallzahlen relativ groß, was mit hoher Wahrscheinlichkeit der Durchführung während der COVID-19-Pandemie und den damit verbundenen Maßnahmen geschuldet ist – zugegebenermaßen ein ungünstiger Zeitpunkt, um eine gute Wirksamkeit gegen atemwegsübertragbare Erkrankungen nachweisen zu wollen. Natürlich stellt sich die Frage nach der Notwendigkeit von Nachimpfungen im weiteren Verlauf. Für beide in Deutschland zugelassenen Impfstoffe war die Wirksamkeit in der zweiten Saison zwar rückläufig aber immer noch gut wirksam. Die STIKO empfiehlt daher vorerst eine einmalige Impfung gegen RSV. Aber welchen Impfstoff soll man im Fall einer Entscheidung zur Impfung verwenden? Eine Frage, die sich leider aktuell noch nicht beantworten lässt. Da alle Studien im Detail (zum Beispiel Probandenauswahl, Definition RSV-LRTD und schwere RSV-LRTD) unterschiedlich aufgebaut sind, lassen sich die Wirksamkeitsdaten nicht in den direkten Vergleich übertragen und machen damit eine Empfehlung hinsichtlich der bevorzugten Verwendung eines der genannten Impfstoffe schwierig. Im Falle einer Empfehlung durch die STIKO wird die Implementierung in den deutschen Markt sicher auch nicht einfach,
Die Einführung des RSV-Impfstoffes, gegebenenfalls schon in der kommenden Wintersaison, ist auch in Hinblick auf die aktuelle Empfehlung zur COVID-19-Auffrischimpfung im selben Zeitraum, der anstehenden Grippeimpfung und einem noch hohen Nachholbedarf aufgrund niedriger Durchimpfungsraten bei anderen Impfungen, zum Beispiel Pneumokokken oder Gürtelrose, sicher komplex. Auch durch Neuentwicklungen wie dem RSV-Impfstoff wird immer deutlicher, dass es inzwischen möglich ist, einen breiten Schutz gegen respiratorische Erkrankungen bei unseren Patienten aufzubauen und damit vor allem unsere Alten und chronisch Kranken geschützt werden können. Dabei ist es sinnvoll, die impfpräventablen Erkrankungen auch in der Beratung nicht als Einzelnes zu erfassen und zu erklären, sondern als ein Risikokontinuum, vor dem man durch Impfungen schützen kann.
Autor: Dr. med. Markus Frühwein, München
Abb.: jarun011 – stock.adobe.com