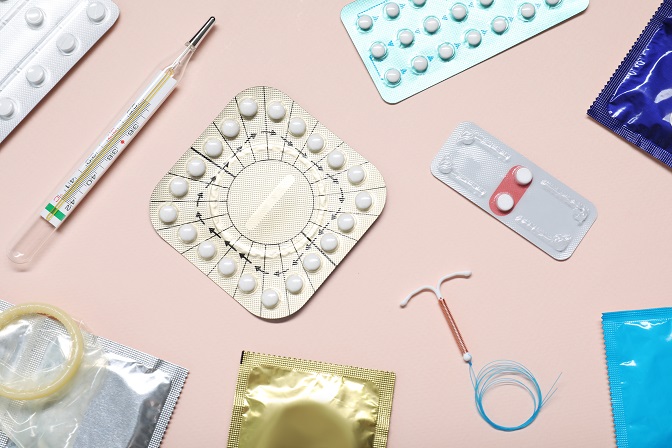
In einem Review wurde das Kontrazeption-Management bei Patientinnen mit rheumatischen Erkrankungen untersucht, welches insbesondere unter teratogener Therapie von Bedeutung ist. Die Forscher identifizierten sichere Verhütungsmethoden, die die Krankheitslast nicht beeinflussen.
Bei Patientinnen mit rheumatischen und muskuloskelettalen Erkrankungen (RMD) ist eine adäquate Schwangerschaftsverhütung besonders wichtig. Einerseits können bestimmte Therapien teratogene Wirkungen haben, andererseits ist eine Schwangerschaft während aktiver Krankheitsphasen oder unter bestimmten Medikamenten mit erheblichen Risiken für Mutter und Kind verbunden. Eine sorgfältige Planung ist daher unerlässlich, wird aber oft vernachlässigt. Hinzu kommt, dass Hormone wie Östrogene die Krankheitsaktivität erhöhen können, was die Wahl der richtigen Verhütungsmethode zusätzlich erschwert.
Wie steht es um die Kontrazeption bei rheumatischen Patientinnen?
Trotz der hohen Relevanz bestehen erhebliche Lücken in der Versorgung und Beratung von RMD-Patientinnen bezüglich Kontrazeptiva. Ein aktuelles Review aus den USA widmete sich daher diesem Thema und analysierte verschiedene verschreibungspflichtige reversible Verhütungsmethoden und deren Sicherheit für Patientinnen mit RMD.
Neben der Primärliteratur stützte sich der Review weitgehend auf die 2020 veröffentlichten Leitlinien des „American College of Rheumatology“ zum Management der reproduktiven Gesundheit bei rheumatischen und muskuloskelettalen Erkrankungen sowie auf die 2016 veröffentlichten „Medical Eligibility Criteria for Contraceptive Use“.
Lücken in der Versorgung in den USA
Das Review zeigt erhebliche Lücken der Versorgung in den USA auf. In Pennsylvania verwendeten lediglich 32% der Frauen mit rheumatoider Arthritis (RA) verschreibungspflichtige Kontrazeptiva, selbst wenn teratogene Medikamente verschrieben wurden. Dies war landesweit ebenfalls bei nur 9,1% der Frauen mit systemischen Lupus erythematodes (SLE) oder RA der Fall. Ebenso wurden regionale Unterschiede in der Versorgung erkannt und die Verschreibung von Kontrazeptiva wird in den einzelnen Bundesstaaten unterschiedlich gehandhabt. So verschrieben einer Studie zufolge 76% der Allgemeinärzte in Delaware Verhütungsmittel, während es in Texas nur 25% waren.
Viele Patientinnen gaben an, dieses Thema lieber mit ihrem Gynäkologen oder Hausarzt zu besprechen. Dennoch erwarteten sie von ihren Rheumatologen eine spezifische Beratung, die weniger als die Hälfte der Rheumatologen nach eigenen Angaben routinemäßig durchführte.
Langwirksame reversible Kontrazeptiva zu empfehlen
Langwirksame reversible Kontrazeptiva wie Intrauterinpessare (IUPs) und subdermale Implantate bieten eine hohe Wirksamkeit und sind dem Review zufolge für alle Patientinnen mit RMD sicher anwendbar. Sowohl kupferhaltige als auch levonorgestrelhaltige IUPs verursachen auch bei immunsupprimierten Patientinnen kein erhöhtes Risiko für Infektionen des Fortpflanzungstraktes und sind besonders sicher in der Empfängnisverhütung. Ebenso bietet ein subdermales Implantat, das das Hormon Etonogestrel freisetzt, eine empfängnisverhütende Wirkung von bis zu fünf Jahren und gilt als sicher ohne krankheitsspezifische Nebenwirkungen.
Kombinierte orale Kontrazeptiva vorsichtig einsetzen
Kombinierte orale Kontrazeptiva (COCs), die Östrogen und Gestagen enthalten, gelten für die meisten Frauen mit SLE als sicher. Die Einnahme kann jedoch das Thromboserisiko erhöhen, weshalb sie für Patientinnen mit mäßiger bis hoher Krankheitsaktivität oder positiven Antiphospholipid-Antikörpern (aPL-AK) nicht empfohlen werden.
„Gestagen-only-Pillen“ (POPs) zeigen dagegen kein erhöhtes Thromboserisiko und gelten als sicher für alle Patientinnen mit RMD, auch für solche mit positiven aPL-AK. Nach derzeitigem Kenntnisstand erhöhen weder COCs noch POPs das Osteoporoserisiko.
Zu hohe Östrogen-Dosen vermeiden
Transdermale Verhütungspflaster und Vaginalringe enthalten eine höhere Östrogendosis als COCs und gelten daher bei Personen mit SLE oder positiven aPL-Antikörpern als unsicher, da sie das Thromboserisiko zusätzlich erhöhen.
Obwohl es kein Östrogen beinhaltet, gilt dies auch für Depot-Medroxyprogesteronacetat, ein injizierbares Langzeit-Kontrazeptivum. Studien haben gezeigt, dass es ebenfalls mit einem erhöhten Thromboserisiko und einer Abnahme der Knochenmineraldichte verbunden ist.
Patientinnen aufklären und sichere Methoden finden
Das Review hat gezeigt, dass für fast jede Patientin mit einer RMD mindestens eine sichere und effektive Verhütungsmethode zur Verfügung steht. Vor allem langfristig wirksame reversible Methoden wie IUPs oder das subdermale Implantat haben sich als sichere Optionen erwiesen.
Angesichts der besonderen Bedürfnisse und Risiken, speziell im Zusammenhang mit teratogenen Medikamenten und möglichen Schwangerschaftskomplikationen, ist es von entscheidender Bedeutung, dass Rheumatologen eine aktive Rolle bei der Beratung und Bereitstellung von Kontrazeptiva spielen.
Quelle: gelbe-liste.de
Bilderquelle: © Adobe Stock – New Africa