Mit steigendem Alter leiden immer mehr Männer an Symptomen der unteren Harnwege (LUTS, „Lower Urinary Tract Symptoms“). Zu den LUTS zählen Speicher-, Entleerungs- und Postmiktionssymptome ebenso wie Harninkontinenz. Sie werden multifaktoriell bedingt durch unterschiedliche pathophysiologische oder externe Einflüsse und Veränderungen. Eine passende Therapie muss zwingend entsprechend der Symptomatik sowie der zugrundeliegenden Ursachen gewählt werden.
Voraussetzung für eine ungestörte Blasenfunktion beim Mann sind neben einer adäquaten Speicherung auch eine effiziente und vollständige Entleerung des Urins. Treten in einem oder beiden Bereichen Funktionsstörungen auf, werden diese in der Urologie häufig unter
dem Begriff LUTS zusammengefasst. Die Symptomatik ist dabei breit gefächert – neben typischen Beschwerden bei der Speicherung wie verstärkter Harndrang, Pollakisurie, Nykturie und/oder Inkontinenz sowie Problemen bei der Entleerung wie ein abgeschwächter oder unterbrochener Harnstrahl, ein verzögertes Wasserlassen oder Nach träufeln werden auch Postmiktionssymptome wie das Gefühl unvollständiger Entleerung oder ein Nachtröpfeln nach Beendigung der Miktion zu den LUTS gezählt. So vielfältig sich LUTS in der Symptomatik zeigt, so umfassend sind auch die zugrundeliegenden Ursachen bzw. Erkrankungen. So können nächtliche Polyurie, eine überaktive Blase („overactive bladder“, OAB) oder ein benignes Prostatasyndrom („benign prostatic syndrome“, BPS) Ursachen sein. Daneben können auch eine unteraktive Blase bzw. eine Detrusorunteraktivität, das chronische Beckenschmerzsyndrom, eine neurogene Blasendysfunktion, Harnwegsinfekte, Fremdkörper, Blasentumore, distale Harnwegsteine oder Harnröhrenstrikturen mögliche Auslöser von LUTS-Symptomatiken sein.
Epidemiologie
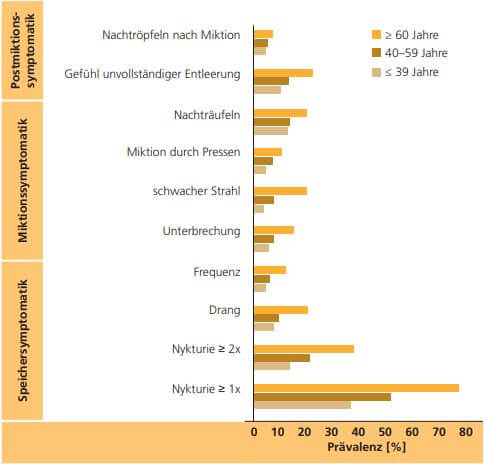
LUTS sind in der Gesamtbevölkerung weit verbreitet. In Befragungen von insgesamt 19.165 Menschen aus fünf Ländern im Rahmen einer
der größten bevölkerungsbasierten Studien zur Erhebung von Prävalenzraten für LUTS, OAB und Inkontinenz („European Prospective Investigation into Cancer Study“, EPIC-Study,[5]), wird der Anteil an Männern in der Gesamtbevölkerung, die unter Speichersymptomen leiden mit 51,3 % angegeben. Die Prävalenzraten für Symptome bei der Blasenentleerung liegen bei 25,7 % und für Postmiktionssymptome bei 16,9 %. Die Prävalenz aller Symptomatiken sind altersabhängig und steigen insbesondere ab einem Alter von 60 Jahren deutlich an.
Mögliche Ursachen einer LUTS
- nächtliche Polyurie (Nykturie)
- überaktive Blase (OAB)
- benignes Prostatasyndrom (BPS)
- unteraktive Blase bzw. Detrusorunteraktivität
- chronisches Beckenschmerzsyndrom
- neurogene Blasendysfunktion
- Harnwegsinfektion
- Fremdkörper
- Blasentumor/-karzinom
- distale/r Harnwegstein/e
- Harnröhrenstriktur/en
Aber nicht nur die Häufigkeit von Blasenfunktionsstörungen nimmt mit dem Alter zu, sondern auch die Schwere der Symptomatik [4]. Der größte Anteil betroffener Patienten leidet dabei nicht nur an einem Symptom, sondern häufig an Kombinationen von verschiedenen Speicher-, Miktions- und/oder Postmiktionssymptomen [9]. So ist auch der Symptomenkomplex einer überaktiven Blase mit Dranginkontinenz, Pollakisurie, Nykturie, Blasenhypersensitivität und verminderter Blasenkapazität kein seltenes Bild bei Männern. Das gilt insbesondere mit zunehmenden Alter. In der NOBLE-Studie wurden hierzu Prävalenzraten von mehr als 30 % für Männer über 75 Jahre erfasst, welche somit vergleichbar zu denen von Frauen sind. Allerdings ist der Anteil an einer überaktiven Blase in Kombination mit einer Dranginkontinenz bei Männern nur etwa halb so groß wie bei Frauen [10]. Angaben zur Prävalenz einer Inkontinenz im Alter sind dagegen relativ schwer vergleichbar. Während im häuslichen Umfeld etwa 10 % der 65–79-jährigen und knapp 18 % der über 80-jährigen Männer an Inkontinenz leiden, liegen die Werte in Pflegeheimen mit einer durchschnittlichen Prävalenz von 70–90 % (in Abhängigkeit vom Alter und Pflegegrad) deutlich höher [8].
Multifaktorielle Pathophysiologie
Die Pathophysiologie von zunehmenden LUTS mit höherem Alter ist multifaktoriell bedingt und noch nicht vollständig erklärbar. Urodynamisch zeigen sich mit zunehmendem Alter allgemein ein abnehmendes Miktionsvolumen, eine reduzierte Harnflussrate und zunehmende Restharnmengen, aber auch eine terminale Detrusorhyperaktivität, eine allgemeine Detrusorhyperaktivität kombiniert mit Detrusorschwäche und eine Abnahme der maximalen zystometrischen Blasenkapazität.
Klar ist, dass der natürliche Alterungsprozess auch den Urogenitaltrakt betrifft. So gibt es strukturelle Veränderungen im Detrusor wie z. B. vermehrte Kollagenablagerungen oder ein häufigeres Auftreten degenerierter Muskelzellen. Zudem kommt es zu verringerter Axondichte mit
beeinträchtigter autonomer Blaseninnervation [6]. Auch Beckenboden und Sphinkter sind von der altersbedingten Denervation betroffen. Das
kann letztendlich zu einer generell reduzierten Aktivität oder zu einer ungleichmäßigen Kontraktion des Detrusors führen. Wie genau sich die kontraktile Funktion des Detrusormuskels mit zunehmenden Alter verändert, ist jedoch aufgrund widersprüchlicher Studiendaten nicht vollständig erklärbar [7].

Neben den direkt die Blase betreffenden Alterungsprozessen stellt die subvesikale Obstruktion einen weiteren wichtigen pathophysiologischen Faktor im Zusammenhang mit einem Auftreten von LUTS dar. Eine der Hauptursachen für eine subvesikale Obstruktion bei älteren Männern ist eine vergrößerte Prostata („benign pros – tatic enlargement“, BPE), die eine Blasenauslassobstruktion („bladder outlet obstruction“, BOO) zur Folge haben kann. Daneben können auch eine Blasenhalssklerose, eine Urethrastriktur, ein Prostatakarzinom oder bestimmte Medikamente ursächlich für eine subvesikale Obstruktion sein. Infolge der Blasenauslassobstruktion kommt es zu einer Blasenwandhypertrophie, was zu einer prolongierten Ischämie während der Miktion führt. Daraus resultieren zelluläre, stromale und interzelluläre Schäden sowie die Schädigung suburothelialer sensorischer Nerven. Die Schäden wiederum bedingen einen Anstieg der NGFs („nerve growth factor“), eine Hochregulation von C-Fasern und eine Hypertrophie und Hyperexcitabilität der Afferenzen, was sich letztendlich symptomatisch in zunehmender Drangsymptomatik bis hin zu Dranginkontinenz äußert.
Auch die Integrität des ZNS ist für eine reibungslose Harnfunktion essenziell und kann durch altersbedingte Beeinträchtigungen ursächlich
für Störungen der Blasenfunktion sein. Veränderungen in der Hirn-Blasen-Achse können auf verschiedenen Ebenen auftreten, beispielsweise
in einer negativen Beeinflussung der glutamatergen Signalübertragung oder der spinalen Schaltkreise sowie auch auf zellulärer Ebene im
Gehirn durch Atrophie, Gefäßdefizite oder auftretenden Dysfunktionen [3].
Letztendlich ist auch oxidativer Stress ein gemeinsamer pathogener Faktor des Alterns und sowohl Basis als auch die Folge in gegenseitiger
Wechselwirkung der wichtigsten chronischen Krankheiten wie beispielsweise Diabetes, verschiedene Herzerkrankungen und Bluthochdruck, aber auch Alzheimer- oder Parkinson – erkrankung. Auswirkungen im Urogenitalbereich betreffen neben der Blase auch Prostata und Harnröhre und resultieren schließlich in einer Beeinträchtigung der Harnfunktion mit LUTS-Symptomatik.
Multimedikation im Alter
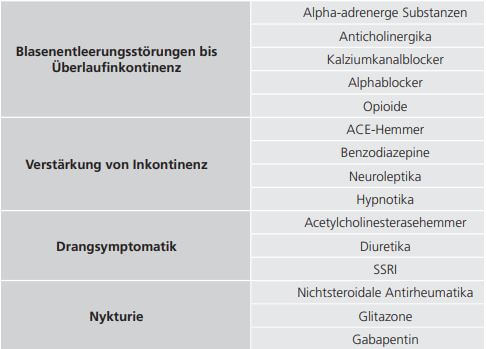
Durch die im Alter erhöhte Prävalenz von physischen und kognitiven Einschränkungen steigt auch die Wahrscheinlichkeit einer Multimedikation. Etwa 55 % der über 85-Jährigen nehmen mehr als 4 Medikamente ein. Das Risiko von unerwünschten Interaktionen liegt in diesem Fall bei 30 %, bei der Einnahme von 6 Medikamenten sogar schon bei 70 %. Für viele dieser im Alter eingesetzten Medikamentengruppen ist ein klarer Zusammenhang mit Blasenentleerungsstörungen und/oder Harninkontinenz nachgewiesen (Tab. 1, S. 24).
Therapie – viele Symptome, viele Ursachen, keine Einheitstherapie
LUTS zeigen sich in vielfältiger Symptomatik, Kombination und Stärke, die auf den unterschiedlichsten Ursachen basieren. Eine allgemein
gültige Festlegung bestimmter Therapien zu bestimmten Symptomen ist daher nicht möglich. Sowohl die Symptome als auch die Ursachen bestimmen, welche Therapieansätze erfolgversprechend sein können. Dementsprechend kommt einer umfassenden Diagnostik eine besondere Bedeutung zu, um neben einer „alternden Blase“ auch zusätzliche pathophysiologische Ursachen zu erkennen und somit die optimale Therapie zu finden.
Zur Therapie der LUTS bei älteren Männern stehen neben konservativen Therapieoptionen auch medikamentöse und operative Verfahren zur
Verfügung.
Konservative Therapie
Obwohl nur wenige qualitativ hochwertige Studien zur konservativen Therapie vorliegen, können viele Männer mittels einfacher Lebensstilmodifikationen bereits eine merkbare Besserung der LUTS erreichen. Neben Verhaltensintervention wie Gewichtsabnahme, Reduktion der Koffeinzufuhr, kontrolliertes Flüssigkeitsmanagement, Stuhlregulierung und Reduktion bzw. Beendigung des Rauchens kann auch ein Toilettentraining eine Verbesserung der Symptomatik erreichen. Daneben können auch physiotherapeutische und physikalische Interventionen wie Beckenbodentraining, Biofeedback, Elektrostimulation des Beckenbodens oder eine Magnetstimulationstherapie eine Linderung erreichen.
Transuretherale, operative, interventionelle Therapieverfahren bei vergrößerter Prostata
Transurethrale Verfahren mit sofortiger Ablation des Prostatagewebes
- mTURP bzw. bTURP
- Wasserstrahlablation
- TUEVP
- PVP
- HoLEP
- ThuLEP
- DiLEP
- GreenLEP
Transurethrale Verfahren mit indirekter/verzögerter Ablation von Gewebe
- Wasserdampfablation (WAVE)
- MR-gesteuerte TULSA
- TUIP
- PUL
- Temporarily Implanted Nitinol Device (iTIND)
Operative Verfahren mit sofortiger Ablation von Gewebe
- offene Operationstechniken
- minimal-invasive Operationstechniken (insbesondere Roboter-assistierte
Verfahren)
Gefäßverödung (Embolisation der Prostata) bei Stressinkontinenz
artifizieller Sphinkter
Schlingen/Band-Operationen
- adjustierbare Bänder
- nicht-adjustierbare Schlingen
Medikamentöse Therapie
Eine medikamentöse Therapie von LUTS bei älteren Patienten muss immer sorgfältig abgewogen und überwacht werden. Ältere Menschen
weisen eine höhere Permeabilität der Blut-Hirn-Schranke auf, was insbesondere bei Interaktionen mit dem zentralen anticholinergen System von Bedeutung ist. Häufig ist die anticholinerge Last durch Vormedikationen bereits sehr hoch. Eine Bewertung der tatsächlichen anticholinergen Last kann mittels ACB-Score („anticholinergic burden“) erfolgen. Durch Aufsummieren der anticholinergen Wirkungen der Vormedikation (von 0 = keine ACB bis 2 = hohe ACB) können somit notwendige Rückschlüsse bzgl. der richtigen Medikamentenwahl gezogen werden. So zeigen etwa 11,8 % der Patienten vor Beginn einer neuen anticholinergen Therapie bereits eine hohe anticholinerge
Last mit einem ACB-Score von 3, weitere 16,0 % einen ACB-Score von 2 [13]. Auch Nebenwirkungen und Wechselwirkungen mit anderen Medikamenten müssen daher bei der Wahl der geeigneten Therapie beachtet werden.
Patienten mit vorrangiger Speichersymptomatik profitieren am ehesten von der Einnahme von Muskarinrezeptorantagonisten (Antimuskarinika) oder dem b3-Adrenozeptor-Agonisten Mirabegron. Antimuskarinika wirken durch einen kompetitiven Antagonismus an Neuronen und Effektororganen und eine dadurch verursachte Aufhebung der Effekte von Acetylcholin. Die Folge sind eine Tonusabnahme der glatten Muskulatur und Verringerung von Pollakisurie, imperativem Harndrang und Dranginkontinenz. In Deutschland sind neben Darifenacin und Fesoterodin auch Oxybutynin, Propiverin, Solifenacin und Tolterodin verfügbar. Die Wirksamkeit auf die Speichersymptomatik speziell bei älteren Patienten wurde beispielsweise für Fesoterodin in einer 12-wöchigen, randomisierten, doppelblinden, flexibel dosierten Placebo-kontrollierte Studie untersucht und bei gleichzeitig gutem Sicherheitsprofil auch für diese bestätigt [1]. Der β3-Adrenozeptor-Agonist Mirabegron wirkt dagegen als selektiver Agonist des im menschlichen Musculus detrusor vesicae dominanten β3-Adrenozeptors, was in eine Relaxation des Detrusors mit Reduktion der Kontraktionsintervalle und eine auf Elongation und Abflachung des Fundus vesicae basierenden Verbesserung der Speicherfunktion resultiert. Auch für Mirabegron haben Studien eine hohe Wirksamkeit auf die Drangsymptomatik bei sehr guter Verträglichkeit insbesondere auch für ältere Patienten belegen können [12]. Ein weiterer Vorteil von Mirabegron ist, dass (gemessen mittels Montreal-Cognitive-Assessment (MoCA)-Test) keine arzneimittelbedingten kognitiven Nebenwirkungen nachgewiesen werden konnten [2].
Stehen dagegen überwiegend Entleerungssymptome (z. B. aufgrund einer BOO im Rahmen eines BPS) im Vordergrund, sind α1-Blocker, 5α-Reduktasehemmer (5ARI) oder Phosphodiesterase (PDE5)-Inhibitoren erste Mittel der Wahl. α1-Blocker wirken als kompetitive Antagonisten an α1-Adrenozeptoren und bedingen dadurch eine Erschlaffung der glatten Muskulatur in Prostata, Harnblasenhals und Urethra. In Deutschland sind Tamsulosin, Doxazosin, Alfuzosin, Terazosin und Silodosin verfügbar. 5α Reduktasehemmer dagegen setzen in ihrer Wirkung bei einer Hemmung des Enzyms 5-Alpha-Reduktase an, und dienen damit der Verhinderung der Umwandlung von Testosteron zu Dihydrotestosteron (DHT). Die Wirkung eines 5α-Reduktasehemmers setzt erst deutlich später ein als bei einem α1-Blocker und der Einsatz dieser Medikamentengruppe liegt somit in der langfristigen Progressionshemmung einer vergrößerten Prostata. In Deutschland sind aktuell die beiden 5ARIs Finasterid und Dutasterid verfügbar. Vorteile des einzigen in Deutschland verfügbaren PDE5-Inhibitors Tadalafil ist die vasodilatorische Wirkung durch Hemmung des Abbaus intrazellulärer Transmitterstoffe (Second messenger), was sich insbesondere positiv auf die Erektionsfähigkeit auswirkt.
Zeigt sich während der Behandlung eine unzureichende Symptomkontrolle, besteht ein hohes Risiko von Progression oder können trotz Besserung beispielsweise der Entleerungssymptomatik keine ausreichende Verbesserung der Speichersymptomatik (oder umgekehrt) erzielt werden, kann auch die Kombinationstherapie aus zwei Präparaten eine weitere Option darstellen.
Ob als Monotherapie oder Kombinationstherapie eingesetzt – letztendlich muss in allen Fällen eine entsprechende Eignung der Medikation gerade beim älteren Patienten genauestens überprüft werden. Eine gute Übersicht sowohl über untaugliche als auch über nachweislich nützliche Arzneimittel speziell für ältere Patienten bietet die FORTA-Liste. In dieser Liste werden sowohl Vor-als auch Nachteile der gelisteten Substanzen bei der Arzneimitteltherapie beleuchtet. Häufige, zur Langzeitbehandlung von älteren Patienten eingesetzte Medikamente wie Alfuzosin, Doxazosin, Terazosin, Oxybutynin (nicht retard) und Propiverin werden hier beispielsweise der FORTA-Kategorie D („Arzneimittel sollten vermieden werden“) zugeordnet; ein alternatives Medikament, auch aus derselben Substanzklasse, sollte daher gewählt werden.
Transurethrale, operative, interventionelle Therapien
Bei Männern, die trotz konservativer und medikamentöser Therapie weiterhin unter unkontrollierten LUTS leiden, bleibt letztendlich noch die Option einer operativen oder interventionellen Therapie.
Gerade bei BPS-bedingten LUTS sind desobstruierende Operationsansätze (transurethrale Verfahren, offene/minimal-invasive Verfahren, Embolisation) vielversprechend. Auch wenn dabei zunächst eine Verbesserung der Entleerungssymptomatik zu erwarten ist, konnte die landläufige Meinung, dass Patienten mit überwiegender Speichersymptomatik keine oder nur geringfügige Vorteile einer solchen Operation
haben, inzwischen widerlegt werden [14].
Transurethral werden Verfahren mit sofortiger, verzögerter oder ohne Ablation des Prostatagewebes durchgeführt. Zu den Verfahren mit sofortiger Ablation gehören neben der transurethralen monopolaren oder bipolaren Resektion der Prostata (mTURP bzw. bTURP) und der Wasserstrahlablation auch Vaporisationstechniken wie die transurethrale E-Vaporisation der Prostata (TU EVP) oder die Greenlightlaser-Vaporisation der Prostata/Photoselektive Vaporisation der Prostata (PVP), aber auch Enukleationsverfahren, zu denen die transurethrale Elektroenukleation der Prostata, die Holmiumlaser- Enukleation der Prostata (HoLEP), die Thuliumlaser- Enukleation der Prostata (ThuLEP), die Diodenlaser-Enukleation der Prostata (DiLEP) und die Greenlightlaser-Enukleation der Prostata (GreenLEP) zählen. Eine indirekte/verzögerte Ablation von Gewebe wird durch konvektive Wasserdampfablation (WAVE) oder MR-gesteuerte TULSA (transurethrale Ultraschallablation) erreicht, während die transurethrale Inzision der Prostata (TUIP), der Prostatic Urethral Lift (PUL) oder das Einsetzen eines Temporarily „Implanted Nitinol Device“ (iTIND) als verdrängende Methoden ohne eine Entfernung von Prostatagewebe durchgeführt werden. Bei der vollständigen Adenomenukleation wird inzwischen die offene Operation immer öfter durch minimal-invasive Operationstechniken, insbesondere durch die Roboterassistierte Adenomenukleation abgelöst. Diese weist bei gleichbleibendem funktionellen Ergebnissen ein klar besseres Sicherheitsprofil auf.
Letztendlich kann auch durch eine Gefäßverödung (Embolisation) aufgrund fehlender Nährstoff- und Sauerstoffversorgung eine Größenreduktion der Prostata und somit eine Verbesserung der LUTS erreicht werden.
Neben den desobstruierenden Operations – verfahren können bei Männern, die an Stressinkontinenz leiden, auch artifizielle Sphinkter (ZSI 375 / AMS 800) zur Harnröhrenkompression oder Schlingen/Band-Operationen (z. B. adjustierbare Bändern wie ATOMS, Argus, Remeex oder nicht-adjustierbare Schlingen wie Advance oder AdvanceXP) zur Anhebung der Harnröhre in Bezug auf den Blasenhals zum Einsatz kommen.
Autor: Prof. Dr. med. Dr. phil. Dr. h.c. Thomas Bschleipfer
Quelle: Allgemeinarzt Digital
Abb.: eddows_adobe_stock.de